什么叫智慧醫院?
2019年,國家衛生健康委印發了關于醫院智慧服務分級的評估標準,并明確了智慧醫院的定義和內涵。當前,在我國醫療領域圈定的智慧醫院范圍主要包括三大領域:
第一個領域,面向醫務人員的“智慧醫療”,也就是以電子病歷為核心的信息化的建設。這項工作我們是在2010年開始就已經在全國開始推進,國際上通行的一個做法也是以電子病歷為核心進行一個分級,通過這種分級來引導。僅僅是一個計算機錄入病歷還不是真正意義上的電子病歷,另外還要看醫生錄入的電子病歷和影像、檢驗等其他的系統有沒有互聯互通。
第二個領域,面向患者的“智慧服務”。這項工作,自2018年國務院辦公廳印發了《關于促進“互聯網+醫療健康”發展的意見》以來,在醫院里面的發展是非常迅速的。現在醫院里,很多的一體機、自助機,包括現在用的手機的結算,預約掛號、預約診療、信息的提醒,包括衍生出來的一些服務,比如停車信息的推送、提示,都是面向患者的智慧服務,讓患者感受更加方便和快捷。
第三個領域,面向醫院管理的“智慧管理”。最早醫院管理的系統就是HIS系統,現在面向醫院管理的系統也很多,有財務的、結算的,還有物資管理的,比如醫院里面大量的藥品、耗材、檢驗試劑的管理,還有產生的醫療廢物,以及醫院里患者與醫務人員用到的一切物資的管理,包括醫院后勤的水電氣。
國家積極推進智慧醫院發展都頒布了哪些政策?
在我國,智慧醫療的需求和落地有豐富的土壤:移動設備高度普及,數字化在支付等日常生活場景充分滲透,以及基層醫療能力較薄弱。監管部門也出臺一系列政策文件,推動和指導智慧醫療發展:
2015年7月,《國務院關于積極推進“互聯網+”行動的指導意見》鼓勵發展基于互聯網的在線醫療、遠程服務和跨醫院數據共享。
2016年10月,《健康中國2030》提到完善人口健康信息服務體系建設,推進健康醫療大數據應用。
2017年2月,《國家衛生計生委關于印發“十三五”全國人口健康信息化發展規劃的通知》提出到2020年基本建成健康醫療大數據國家中心及區域中心、100個區域臨床醫學數據示范中心,基本實現城鄉居民擁有規范化電子健康檔案和功能完備的健康卡。
2018年4月,《國務院辦公廳關于促進“互聯網+醫療健康”發展的意見》提出二級以上醫院2020年前普遍提供智能導醫、移動支付等線上服務,三級醫院2020年實現院內醫療服務信息互通共享。
2018年9月,衛健委發布《互聯網診療管理辦法(試行)》、《互聯網醫院管理辦法(試行)》及《遠程醫療服務管理規范(試行)》,明確互聯網醫院性質及與實體醫療機構關系、互聯網診療活動準入程序和監管,以及互聯網醫院的法律責任關系。
2019年3月,《國家衛生健康委辦公廳關于印發醫院智慧服務分級評估標準體系(試行)的通知》,提出建立0~5級醫療機構智慧服務分級評估體系。
2020年5月,國家衛生健康委印發《關于進一步完善預約診療制度加強智慧醫院建設的通知》,指導各地和各醫院在疫情常態化防控下,進一步建立完善預約診療制度,加強智慧醫院建設,加快建立線上線下一體化的醫療服務新模式,不斷增強人民就醫獲得感。
智慧醫院建設包括哪些功能模塊?
智慧醫院在立足于信息化建設、互聯網化建設、物聯網建設的基礎上,通過對就醫流程、醫療流程、管理系統、醫教科研的優化,最終實現醫療資源的合理配置、提高患者就醫體驗,我們將這種智慧醫院的建設稱為智慧醫院1.0版本。
1.0版本的智慧醫院智能化水平不高、醫療數據利用程度較低,但是1.0版本的智慧醫院已經滿足了迫切需要提高的患者就醫體驗以及對控制醫院運營成本的要求。醫院要真正實現智慧醫院2.0版本,還需要加強智慧醫院整體平臺的搭建、醫療大數據的深度挖掘以及人工智能的應用。
智慧醫院2.0版本的建設主要集中在綜合能力建設,包含云平臺建設、大數據整體建設、人工智能在醫院的應用。
智慧醫院1.0版本建設
在最初的版本之中,智慧醫院的模塊主要包括智慧患者、智慧臨床、智慧護理、智慧醫技、智慧管理、智慧后勤、智慧教學科研、區域互聯互通8個方面。這8個模塊的建設為最終的智慧醫院打好了軟硬件基礎。
▌智慧患者
“智慧患者”是智慧醫院建設的首要階段,是面向患者的“智慧服務”。“智慧患者”功能模塊覆蓋患者診前、診中、診后各環節。具體而言,自助終端機、院內導航系統、醫院APP、床旁結算系統、醫院門診叫號系統、床邊呼叫系統、醫院點餐系統、醫院隨訪系統、智能陪護床等系統均屬于這一范疇。
▌智慧臨床
智慧臨床是醫院通過數字化升級,建立一系列的數字化系統,包括EMR電子病歷、MDT多學科會診系統、急診管理解決方案、住院臨床管理系統解決方案、PASS合理用藥管理系統、LIS臨床檢驗系統、手術麻醉管理系統、臨床路徑管理系統、輸血管理系統、重癥監護系統、心電管理系統、智慧體檢解決方案,構建臨床數據中心(CDR)和臨床決策支持系統(CDSS),提高醫療質量、降低醫療成本,實現醫療智慧化。
▌智慧護理
具體而言,智慧護理包括輸液解決方案、嬰兒安全解決方案、醫療護理手持終端PDA、陪檢信息系統等。以陪檢信息系統為例,智慧醫院下的系統實現了閉環管控:醫生開具醫囑的同時即生成檢查申請信息,相關科室在自己的信息處理平臺上即可對檢查進行預約安排與調整。與此同時,針對患者的病情及檢查的內容,陪檢系統能夠將檢查前的具體注意事項精準到人。陪檢中心根據預約信息對陪檢護工統一進行工作的分配,并根據當前實際情況及時進行調整,實現了陪檢工作的精準化、高效化、全程化。
▌智慧醫技
院內的PACS、RIS、LIS、病理信息管理系統解決方案、數字化血液透析信息管理解決方案、檢驗檢查臨床應用及智能提示系統均屬于智慧醫技模塊。即在傳統的信息化基礎之上,用互聯網、5G等技術使其實現更深層次的應用。
▌智慧管理
手術室是醫院最繁忙最重要的部門之一,每臺手術都牽動著眾多人的心,手術中的每一個紕漏都可能造成無法估量的損失。而手術器械作為手術的主要工具,更加智能化的管理是每個醫院的迫切希望,用RFID射頻識別技術快速的多標簽閱讀能力,可以讓手術器械管理更智能。ERP系統是在HIS和財務管理中間加了人、財、物的運營管理。ERP系統在人、財、物管理的基礎上進行了細分管理,從而達到精細化管理的目標。
▌智慧后勤
智慧后勤其實與醫院本身關系不大,如安防系統、樓宇自控系統等均非醫院專屬。
▌智慧教學科研
智慧教學科研是醫院通過數字化升級,構建臨床科研一體化平臺,包括醫院手術示教系統、智慧醫療研究中心。
手術臨床教學是眾多醫院的任務,培養方式通常是現場觀摩,但是由于現場條件或手術設備的現狀,現場手術觀摩的空間狹窄、參加人員受到限制,同時也給病人正常治療帶來了不必要的麻煩。
手術示教系統,采用視音頻數字化編碼轉播示教系統可以在手術室外通過大屏幕觀摩手術過程,進行實時教學,既減少手術室內交叉感染,又可以保障手術室內無菌要求,同時也擴大了手術示教的范圍,從而擺脫了傳統示教模式在時間、空間和人數上的限制。
智慧醫療研究中心是通過整合大數據、人工智能、云計算等技術,將醫療產生的臨床數據進行結構化的儲存、利用,將海量醫療數據應用于疾病診療研究和新藥的研發。
▌區域互聯互通
醫院的互聯互通是通過數據資源標準化建設、互聯互通基礎設施建設,實現醫療信息共享、資源共享,優化醫療資源配置。主要包括:醫院信息等級保護解決方案、全面健康信息平臺接口軟件解決方案、互聯智慧分級診療平臺、遠程診療系統。
智慧醫院2.0版本建設
2.0的智慧醫院在已有的基礎上新增了云平臺建設、大數據解決方案、人工智能三個方面。
智慧醫院云平臺是利用人工智能技術,融合醫療大數據以及醫療知識圖譜搭建,包含云計算平臺搭建、醫院信息化桌面云終端解決方案、數據容災備份等建設。智慧醫院云平臺建設,可以實現海量醫療數據的存儲、查詢和利用,優化醫院運行,集成智慧導診、智慧診斷、智慧隨訪功能。
醫院大數據解決方案可以使醫院實現數據采集、存儲、管理和價值變現。通過對醫院產生的大量臨床數據進行標準化、規范化的數據處理,采集內部和外部數據、結構化和非結構化數據,清理無效數據,打通不同來源的數據,對非結構化的數據進行結構化加工,對數據資產進行統一管理、可靠存儲、安全訪問、快速訪問,最終實現數據價值變現。
人工智能的出現改變的過去數據解讀的方式,研究人員以此為基礎開發了一些新式算法,用以支持手術機器人、導醫機器人、物流機器人等應用。
目前,在我國,智慧醫院建設要點是有哪些?
主要還是解決用戶就醫全流程痛點,兼顧細分群體差異化就醫需求
一是診前選擇困難,需用AI加人工高效匹配醫療資源。患者常苦惱于現場掛號人太多,這往往需要通過多渠道的預約方式來解決。還有許多患者不知道選擇哪位醫生或掛什么科室。智慧醫院可通過AI導診工具解決偏模式化的問題,例如根據患者癥狀、發病部位等信息推薦科室;通過人工客服解決更靈活的問題,解答患者關于醫院其他信息的疑惑。二者相結合,為患者高效匹配精準的醫療資源。
二是診中多次無效折返耗時耗力,需優化就診流程和空間布局。好多患者在就診過程中,因為看病流程復雜、需要醫院上下跑。這需要醫院在建設時對空間布局進行優化,比如,能在同一棟樓完成的流程,不設置在多棟樓;能在同一層樓完成的,不設置在多層樓。這對已經建成并運行多年的醫院來說難度較大,但對于新建醫院來說,空間布局應予以重點考慮。
三是院外醫患溝通渠道少,需建立暢通渠道促進醫患交流。很多患者在看完病后,常常還有咨詢醫生的需求。溝通不便在特定人群中表現的尤為明顯,例如,孕婦最大的困惑是小病痛不知道是否需要就醫,老年人在看病結束后容易忘記醫囑。這些痛點可通過采用在線咨詢、在線藥事服務、互聯網診療、健康科普等方式予以解決,對患者問題快速回應,輔助患者進行醫療行為決策。
四是老年人面臨“數字鴻溝”,智慧服務需進行適老化改造。很多老人不會用手機掛號。醫院保留線下傳統窗口確實是應對“數字鴻溝”的方式之一,也可設計更符合老年人使用習慣的應用或產品,例如增加智能語音交互功能,減少手動輸入的環節;設計符合老年人視力特征的交互界面,并盡可能減少操作步驟等。
五是特殊群體體驗欠佳,醫院設計需兼顧專業化和人性化。兒童就醫問題,常讓很多家長頭痛。醫院人太多,孩子交叉感染風險高,而且檢查設備也讓孩子害怕、不配合。孕婦、老年人也存在衛生間、候診區設施不佳,體驗不友好的問題。在談論醫院的“智慧化”時,不應只是高精尖技術的應用,基礎設施、設備、環境等都需要給予關注。比如為避免交叉感染,可將兒童保健區域(多為健康兒童)、診療區域(多為患病兒童)加以區分隔離。
六是職場人士就醫時間難協調,互聯網醫院發揮重要補位作用。對職場人士來說,看一個病跑幾趟、請幾次假是最大難題,以互聯網醫院為載體的診療流程能為職場群體改善體驗。盡管目前線上只能復診,無法初診,但互聯網醫院與實體醫院結合,線上線下形成就診閉環,可最大限度減少職場人士到院次數。
未來,智慧醫院變革會呈現哪些趨勢?
根據麥肯錫研究數據顯示,包括中國在內,全球智慧醫院發展都將受到五大趨勢持續驅動:
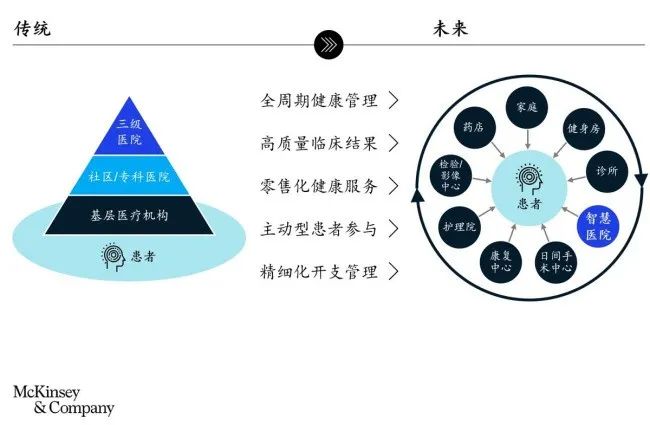
趨勢一:全周期健康管理
不斷升級的健康理念及對生活品質的追求,使消費者需求從“醫療”向“健康”延伸,包括健康管理、健康生活、疾病預防和康復護理等全周期服務;支付方控費壓力亦進一步加深了此轉變。如通過宣傳循證醫學與疾病預防知識,鼓勵居民養成健康生活習慣,從而降低疾病發生率與進展風險。此外,還可以推進非醫療機構患者護理路徑,以減少居民醫院就診次數。
趨勢二:高質量臨床結果
醫療失誤與過度醫療造成巨大資源浪費。美國研究表明,門診誤診率可高達5%,約10%的患者死亡由誤診造成3。世界衛生組織估計,即使在發達國家,每年也有7%的住院患者發生醫療感染4。由于過度醫療,僅在美國每年就造成超過2100億美元的醫療資源浪費5。以上數據表明,醫療服務體系急需提升診療質量,而醫院作為醫療服務的主體需要根本轉變。
趨勢三:零售化健康服務
在成熟市場,單一醫院為全體患者提供全部服務的模式正被逐步取代,醫院與其他醫療服務提供方(如家庭醫生、診所、藥房、康復中心等)不斷深入整合,形成相互依存的生態系統(圖2)。例如在美國,領先的零售藥房可提供多種常規檢測和治療服務。在我國,政府正通過大力發展家庭醫生服務、社區衛生中心和第三方服務機構,推動醫療服務去中心化。
趨勢四:主動型患者參與
如今,全球各地患者掌握更多醫療知識并積極參與醫療決策過程。他們主動問詢信息,并開始明確表達治療和支付方案偏好。同時,技術創新使線上問診、多學科診療等新型醫療模式更加可及,推動醫院向以患者為中心的運營模式發展。
趨勢五:精細化開支管理
日益增加的醫療開支,使支付方和醫院對成本控制的需求更為迫切。全球主要國家衛生開支均持續增長:美國醫療支出占GDP比重超17%6;我國醫療支出占GDP的比重約為6%,且逐年上升7,許多省市面臨醫保預算壓力。各國醫療系統都在推動基于價值的支付方式改革,促使醫療機構與支付方共同承擔風險,如美國引入“按治療事件支付”(Episode of Care),我國試點按疾病診斷相關分組付費(DRG)等。
通篇總結
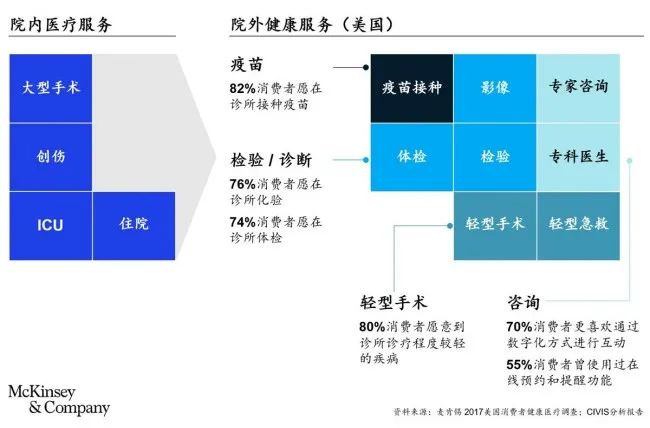
其實,智慧醫院不是所有醫療服務的集大成者,而是醫療體系中提供高價值服務的卓越醫療中心。在此體系中,疾病預防及健康管理可在診所、藥房甚至患者家中進行,簡單的疾病診療操作可被診所或專科醫院承接,而輔助檢查(如影像、檢測)可被第三方機構承接。在大部分成熟市場,智慧醫院的核心服務將聚焦手術治療、重癥監護及疑難病癥診治。
目前,在我國,受限于基層醫療能力,智慧醫院角色的演化進程與成熟市場有所不同。未來十年,醫院仍將在醫療服務體系中扮演最重要的角色,兼顧門診和住院任務,帶領基層機構形成醫聯/醫共體,共同承擔區域的居民健康管理。
(以上訊息來源于國家衛健委官網、健康界、動脈網及麥肯錫《把“麥”醫療》系列)
